ΚΡΑΝΙΟΕΓΚΕΦΑΛΙΚΕΣ
ΚΑΚΩΣΕΙΣ (ΚΕΚ) – HEAD
INJURIES
Περιλαμβάνουν τραυματισμούς του
τριχωτού της κεφαλής (scalp), του κρανίου
(skull), της εγκεφαλικής ουσίας (brain), και των αιμοφόρων αγγείων (blood vessels).
Τραυματισμοί
του τριχωτού της κεφαλής – Scalp
Injuries
- Τα θλαστικά τραύματα του
τριχωτού της κεφαλής (Scalp
Lacerations) μπορεί να σχετίζονται με
σημαντική αιμορραγία. Ο
αιμοστατικός έλεγχος επιτυγχάνεται με βαθιά συρραφή του τραύματος. Δεν
πρέπει ποτέ να στέλλεται ένας ασθενής με θλαστικό τραύμα τριχωτού κεφαλής
που αιμορραγεί, στο ακτινολογικό τμήμα, προτού γίνει η συρραφή του
τραύματος.
- Μολύνσεις από τραύματα του
τριχωτού της κεφαλής μπορεί να επεκταθούν ενδοκρανιακά μέσω των επιπολής
φλεβών του εγκεφάλου (emissary
veins).
Τραυματισμοί
του κρανίου – Skull
Injuries
- Κατάγματα κρανίου (Skull Fractures): περιγράφονται ανάλογα με το
σχήμα, την παρεκτόπιση, την ανατομική περιοχή, και την ακεραιότητα του
υπερκείμενου δέρματος. Έτσι μιλάμε για παράδειγμα, για γραμμοειδή ή ρωγμώδη (linear), αστεροειδή (stellate), συντριπτικά (comminuted), εμπιεστικά (depressed), ανοικτά (open or compound), και κατάγματα βάσεως κρανίου (basilar skull fractures).
- Ένα κάταγμα μπορεί να
διαγνωσθεί, ψηλαφητικά με το δάκτυλο διερευνώντας τον κρατήρα της πληγής,
ακτινολογικά ή κλινικά. Η διάγνωση των καταγμάτων βάσεως κρανίου είναι
συνήθως κλινική:
·
Διαφυγή
ΕΝΥ από την μύτη ή τα αυτιά.
·
Περικογχική
εκχύμωση (raccoon eyes)
·
Εκχύμωση μαστοειδών αποφύσεων (ecchymosis behind the ear – Battle’s sign)
Τραυματισμοί Εγκεφάλου – Brain
Injuries
1. Διάσειση (Concussion): Δεν υπάρχουν αξιοσημείωτα
παθολογικά ευρήματα. Μπορεί να υπάρχει παροδική απώλεια συνείδησης. Η Αξονική
Τομογραφία εγκεφάλου είναι φυσιολογική.
2. Μωλωπισμός –
Θλάση (Contusion):
Εκχύμωση της επιφάνειας του εγκεφάλου κάτωθεν υπερκείμενου κατάγματος κρανίου ή
στην επιφάνεια του μετωπιαίου ή του κροταφικού λοβού ένεκα επίδρασης
διασχιστικών δυνάμεων (shearing forces). Διαγιγνώσκεται στην αξονική τομογραφία εγκεφάλου.
3. Διατομή (Laceration): Διάτμηση του εγκεφαλικού ιστού.
Διαγιγνώσκεται στην αξονική τομογραφία εγκεφάλου.
4. Εγκεφαλικό
Οίδημα (Brain Edema):
Είναι εντοπισμένο στα κύτταρα της νευρογλοίας(glial
cells), στα έλυτρα της μυελίνης (myelin sheaths),
και στα μεσοκυττάρια διαστήματα (intercellular spaces). Προκαλεί αυξημένη ενδοκράνια πίεση (intracranial pressure),
η οποία μπορεί να διαταράξει την εγκεφαλική κυκλοφορία, ή να προκαλέσει
εγκολεασμό του εγκεφάλου. Μπορεί να ξεφύγει της διάγνωσης σε αξονική τομογραφία
εγκεφάλου που γίνεται σε πρώιμη φάση. Αξονική τομογραφία σε μεταγενέστερο
στάδιο ή Μαγνητική τομογραφία εγκεφάλου καταδεικνύουν το εγκεφαλικό οίδημα
περισσότερο αξιόπιστα.
Η εγκεφαλική βλάβη ταξινομείται στις
παρακάτω κατηγορίες:
- Πρωτογενής
Εγκεφαλική Βλάβη (Primary
Brain
Damage):
Συμβαίνει την στιγμή του τραυματισμού και είναι μη αναστρέψιμη (Irreversible) (π.χ. διατομή, θλάση –
μωλωπισμός, βλάβη νευρικών αξόνων (axonal injury) της λευκής ουσίας λόγω
επίδρασης διασχιστικών δυνάμεων).
- Δευτερογενής
Εγκεφαλική Βλάβη (Secondary
Brain
Damage):
Συμβαίνει σε μεταγενέστερο στάδιο, λόγω μειωμένης αιμάτωσης του εγκεφάλου
(brain tissue hypoperfusion) και μπορεί να προβλεφθεί ή να
αναστραφεί (preventable
and reversible).
Οι καταστάσεις που μπορούν να
προκαλέσουν δευτερογενή εγκεφαλική βλάβη κατατάσσονται σε:
·
Εξωκρανιακά
Αίτια (Extracranial Causes):
Καταπληξία (Shock), Υποξία (Hypoxia),
Ηλεκτρολυτικές Διαταραχές (Electrolytic Abnormalities).
·
Ενδοκρανιακά
Αίτια (Intracranial Causes):
Αιμάτωμα, Εγκεφαλικό Οίδημα, Λοίμωξη, Υδροκέφαλος (Hydrocephalus).
Πίεση Αιμάτωσης Εγκεφάλου - Cerebral
Perfusion Pressure (CPP)
Διέπεται και υπολογίζεται από την
σχέση:
CPP = MAP – ICP
Όπου: CPP
= Cerebral Perfusion Pressure (Πίεση
Αιμάτωσης Εγκεφάλου), MAP = Mean Arterial Pressure (Μέση
Αρτηριακή Πίεση), και ICP = Intra-Cranial Pressure (Ενδοκράνια Πίεση).
Η φυσιολογική
Ενδοκράνια Πίεση (ICP) είναι ίση με 5 – 15 cm H2O.
Μια ελάχιστη τιμή Πίεσης Αιμάτωσης του Εγκεφάλου (CPP) 70 mmHg (50 mmHg
σε μικρά παιδιά) θεωρείται κρίσιμη για την διατήρηση ικανοποιητικής αιμάτωσης
του εγκεφάλου και την μείωση εμφάνισης
δευτερογενούς εγκεφαλικής βλάβης.
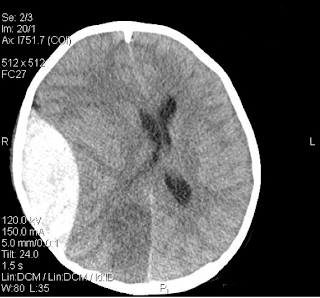
Ενδοκράνια
Αιμορραγία – Intra-Cranial Bleeding
- Επισκληρίδιο
Αιμάτωμα (Epidural
Hematoma):
Δημιουργείται συνήθως λόγω διάτμησης
της μέσης μηνιγγικής αρτηρίας (middle meningeal artery) ή των φλεβωδών κόλπων (venous sinuses).
Συνήθως εντοπίζεται κροταφο-βρεγματικά και συσχετίζεται με συνοδό κάταγμα.
Στην Υπολογιστική Τομογραφία εγκεφάλου
εμφανίζεται ως υπέρπυκνη (hyperdense), αμφίκοιλου
(biconvex) σχήματος βλάβη.
- Οξύ Υποσκληρίδιο Αιμάτωμα
(Acute Subdural Hematoma)
Εμφανίζεται εντός των πρώτων μερικών
ωρών από τον τραυματισμό. Δημιουργείται από αιμορραγία του τραυματισμένου
εγκεφάλου ή των επικοινωνούντων φλεβών μεταξύ φλοιού και σηραγγωδών κόλπων.
Στην Υπολογιστική Τομογραφία εγκεφάλου εμφανίζεται ως υπέρπυκνη (hyperdense)
βλάβη σε σχήμα μηνίσκου (crescent – shape).
- Χρόνιο
Υποσκληρίδιο Αιμάτωμα (Chronic
Subdural
Hematoma)
Μπορεί να εμφανισθεί πολλές μέρες, εβδομάδες
ή και μήνες μετά τον τραυματισμό. Παρατηρείται συχνότερα σε ηλικιωμένα άτομα.
Στην Υπολογιστική Τομογραφία εγκεφάλου
εμφανίζεται ως υπόπυκνη (hypodense) βλάβη σε
σχήμα μηνίσκου (crescent – shape).
3. Ενδο-εγκεφαλικό Αιμάτωμα (Intra- Cerebral Hematoma)
Δημιουργείται συνήθως κάτω από περιοχή
του φλοιού του εγκεφάλου που έχει υποστεί θλάση – μωλωπισμό.
Μια καταστροφική επιπλοκή σε ασθενείς
με ενδο-εγκεφαλικά αιματώματα είναι ο διασκηνιακός εγκολεασμός του κροταφικού
λοβού του εγκεφάλου (herniation of the
temporal lobe
through the
tentorium or
trans-tentorial temporal lobe
herniation) και η συμπίεση του εγκεφαλικού
στελέχους (compression of
the brain
stem). Αυτή η επιπλοκή εκδηλώνεται με τα ακόλουθα
σημεία και συμπτώματα:
·
Μυδρίαση
(Διαστολή ) της σύστοιχης κόρης (Dilatation of the
ipsilateral pupil),
λόγω της συμπίεσης της IIIης εγκεφαλικής
συζυγίας (Κοινό Κινητικό). Προσοχή! Σε αρχικά στάδια μπορεί να παρατηρείται
παροδική (transient) μύση (Συστολή) (Constriction) της σύστοιχης κόρης λόγω ερεθισμού (stimulation) του νεύρου.
·
Καταστολή
του επιπέδου συνείδησης (Depressed Level of
Consciousness), λόγω συμπίεσης του δικτυωτού
σχηματισμού (compression of
the reticular formation).
·
Ετερόπλευρη
Ημιπάρεση (Contralateral Hemiparesis),
λόγω συμπίεσης του προμήκους μυελού (cerebral peduncle).
·
Βραδυκαρδία
(Bradycardia).
·
Αύξηση
της Αρτηριακής Πίεσης (Υπέρταση)
·
Ακανόνιστη
Αναπνοή (Irregular Respiration)
Αρχική
Αναζωογόνηση (Initial
Resuscitation)
Η τελική λειτουργική έκβαση (final functional outcome) των
κρανιοεγκεφαλικών κακώσεων εξαρτάται σε υπολογίσιμο βαθμό από την επάρκεια της
αρχικής θεραπείας. Το ABC πρωτογενούς
εκτίμησης πάντα βρίσκεται σε προτεραιότητα.
Στη φάση αυτή πρέπει να γίνουν οι
παρακάτω ενέργειες:
- Εξασφάλιση ικανοποιητικού
αερισμού και οξυγόνωσης, έλεγχος εξωτερικής αιμορραγίας, διόρθωση
υπότασης, παροχέτευση τυχόν αιμοπνευμοθώρακα (hemopneumothorax). Υπενθυμίζεται ότι η
υπόταση και η υποξία επιβαρύνουν την δευτερογενή εγκεφαλική βλάβη και
χειροτερεύουν την πρόγνωση. Ενδοτραχειακή διασωλήνωση και μηχανικός
αερισμός στους ασθενείς με βαθμολογία 8 ή λιγότερο στην Κλίμακα Κώματος
Γλασκώβης (Glasgow
Coma Scale – GCS).
- Οι κλειστές ΚΕΚ από μόνες
τους δεν προκαλούν υπόταση παρά μόνο σε τελικό στάδιο ή σε συνδυασμό με
συνυπάρχουσες κακώσεις της αυχενικής μοίρας. Εάν υπάρχει υπόταση, πρέπει
να εξετάζεται το ενδεχόμενο ύπαρξης εξωτερικής ή εσωτερικής αιμορραγίας ή
η συνύπαρξη κάκωσης σπονδυλικής στήλης.
- Διατήρηση της προστασίας
του αυχένα με την χρήση σκληρού αυχενικού κολλάρου και ευθειασμός της
κεφαλής σε ουδέτερη θέση, μέχρι να αποκλεισθεί η ύπαρξη κάκωσης ΑΜΣΣ.
Πρέπει να εφαρμόζεται ολική ακινητοποίηση του σώματος του τραυματία σε
σκληρή σανίδα μεταφοράς κατά την μετακίνηση του τραυματία.
- Τοποθέτηση ρνογαστρικού
καθετήρα για την πρόληψη εισρόφησης από αναγωγή γαστρικού περιεχομένου
λόγω γαστρικής διάτασης. Σε περιπτώσεις κατάγματος βάσεως κρανίου ή
επιπλεγμένων κρανιοπροσωπικών καταγμάτων αντενδείκνυται η εφαρμογή
ρινογαστρικού σωλήνα μέσω ρινοφαρυγγικής προσπέλασης και αντ’ αυτής χρησιμοποιείται
η στοματοφαρυγγική προσπέλαση.
- Σε περιπτώσεις διεγερτικών
και μη συνεργαζομένων ασθενών που κινούνται και αντιστέκονται συνεχώς στην
παροχή φροντίδας, πρέπει να χορηγείται ικανοποιητικού βαθμού καταστολή και
αν χρειάζεται φαρμακευτική παράλυση (μυοχάλαση) και να εφαρμόζεται
ενδοτραχειακή διασωλήνωση με μηχανική υποστήριξη της αναπνοής.
- Διατήρηση της pCO2 μεταξύ
32 – 35 mmHg. Πολύ χαμηλό ή πολύ υψηλό
διοξείδιο του άνθρακα είναι επιβλαβές για τον εγκέφαλο.
ΚΡΑΝΙΟΕΓΚΕΦΑΛΙΚΕΣ
ΚΑΚΩΣΕΙΣ - ΚΛΙΝΙΚΗ ΕΞΕΤΑΣΗ
1.
Εκτίμηση
επιπέδου συνείδησης με την χρήση της μεθόδου της Κλίμακας Κώματος Γλασκώβης (Glasgow Coma
Scale – GCS). Η μικρότερη
δυνατή βαθμολογία σε αυτή την κλίμακα είναι 3 βαθμοί και η μεγαλύτερη 15
βαθμοί. Η καλύτερη (μέγιστη) δυνατή βαθμολογία που μπορεί να έχει ένας διασωληνωμένος ασθενής
στην Κλίμακα Γλασκώβης είναι 11Τ (T: Tube).
Βαθμολογία ίση ή μικρότερη από 8 βαθμούς σημαίνει βαριά εγκεφαλική βλάβη
με επιφυλακτική πρόγνωση.
2.
Έλεγχος
των κορών των οφθαλμών εκτιμώντας το μέγεθος (διάμετρο) των κορών καθώς και την
αντίδρασή του στο φως.
3.
Έλεγχος
των ώτων και της ρινός για αιμορραγία ή για διαφυγή εγκεφαλονωτιαίου υγρού
(ΕΝΥ).
4.
Έλεγχος
για εκχυμώσεις γύρω από τους οφθαλμικούς κόγχους (περικογχικές εκχυμώσεις) [ raccoon eyes]
ή πίσω από τα αυτιά στις μαστοειδείς αποφύσεις [Battle’s sign].
Τα ευρήματα αυτά συνηγορούν για κάταγμα βάσεως κρανίου.
5.
Έλεγχος
κρανιακών νεύρων.
6.
Αποκλεισμός
τραυματισμού στον αυχένα. Ο πόνος στον τράχηλο, η αυχενική δυσκαμψία, η
ευαισθησία στην ψηλάφηση, και η παράλυση άκρων είναι ύποπτα κλινικά σημεία.
7.
Έλεγχος
της κινητικότητας των άκρων με εκτίμηση της μυϊκής ισχύος, του μυϊκού τόνου,
και των τενοντίων αντανακλαστικών.
8.
Έλεγχος
ζωτικών σημείων με εκτίμηση της Αρτηριακής Πίεσης, των Σφύξεων, των Αναπνοών,
και της Θερμοκρασίας.
9.
Έλεγχος
για συνυπάρχοντες ή συσχετιζόμενους τραυματισμούς
Παράμετροι και Βαθμολογία Κλίμακας Κώματος
Γλασκώβης
|
ΑΝΟΙΓΜΑ ΜΑΤΙΩΝ
(EYE
OPENING-E)
|
ΛΕΚΤΙΚΗ ΑΠΑΝΤΗΣΗ (VERBAL
RESPONSE – V)
|
ΚΙΝΗΤΙΚΗ ΑΠΑΝΤΗΣΗ
(MOTOR
RESPONSE – M)
|
|
Αυθόρμητα
(4)
|
Προσανατολισμένος
(5)
|
Εκτελεί παραγγέλματα
(6)
|
|
Σε φωνητικό
ερέθισμα
(3)
|
Συγχυτικός
(4)
|
Εντοπίζει το
άλγος
(5)
|
|
Σε επώδυνο
ερέθισμα
(2)
|
Ακατάληπτες
λέξεις
(3)
|
Απόσυρση στο
άλγος
(4)
|
|
Παραμένουν
κλειστά
(1)
|
Ακατανόητοι
ήχοι
(2)
|
Αποφλοίωση
(3)
|
|
|
Καμία
λεκτική απάντηση
(1)
|
Απεγκεφαλισμός
(2)
|
|
|
|
Καμία
κινητική απάντηση
(1)
|
Σημείωση: Όταν
μετριέται η βαθμολογία στην Κλίμακα Γλασκώβης δεν αναφέρεται μόνο η συνολική
βαθμολογία αλλά ενδιαφέρει η βαθμολογία κάθε παραμέτρου.
Έτσι
π.χ. λέμε ο ασθενής έχει 11 βαθμούς στην Κλίμακα Κώματος Γλασκώβης με Ε2 – V4 – M5.
Διαγνωστικές
Παρακλινικές Εξετάσεις
1.
Απλές
ακτινογραφίες κρανίου μόνο όταν η εξέταση με υπολογιστική τομογραφία εγκεφάλου
δεν είναι διαθέσιμη. Μπορούν να φανούν κατάγματα, ξένα σώματα, αέρας
ενδοκρανιακά, μετατόπιση των ασβεστοποιημένων δομών της μέσης γραμμής. Ο
εντοπισμός ενός γραμμοειδούς κατάγματος αυξάνει τον κίνδυνο ενδοκρανιακού
αιματώματος κατά 400 φορές.
2.
Ακτινογραφίες
ΑΜΣΣ και Υπολογιστική Τομογραφία Εγκεφάλου και ΑΜΣΣ σε όλους τους αναίσθητους
ασθενείς και σε όσους έχουν ύποπτα συμπτώματα για τραυματισμό του αυχένα όπως
εντοπισμένη ευαισθησία ή νευρολογικά σημεία.
3.
Υπολογιστική
Τομογραφία Εγκεφάλου. Αυτή είναι η πιο
σημαντική διαγνωστική εξέταση.
Ενδείξεις:
·
Σε
όλους τους ασθενείς με ιστορικό απώλειας συνείδησης, αμνησία, έκπτωση επιπέδου
συνείδησης, κεφαλαλγία και εστιακή σημειολογία.
·
Επαναληπτική
εξέταση μπορεί να χρειασθεί αν υπάρχει επιδείνωση της νευρολογικής κατάστασης
του ασθενούς.
4.
Αγγειογραφία
καρωτίδων (περιορισμένη χρήση από τότε που καθιερώθηκε η εξέταση με
Υπολογιστική Τομογραφία). Μπορεί να φανεί ιδιαίτερα χρήσιμη σε μερικές
περιπτώσεις διατιτραινόντων τραυμάτων, ειδικά με τμήματα λεπίδας μαχαιριού ή
σφαίρες να έχουν παραμείνει εντός των μαλακών μορίων του τραχήλου.
5.
Συνεχής
παρακολούθηση ενδοκράνιας πίεσης (Intracranial Pressure Monitoring).
Αποτελεί ουσιαστική διαγνωστική και θεραπευτική μέθοδο σε περιπτώσεις βαριών
ΚΕΚ. Οι κατευθυντήριες οδηγίες για την παρακολούθηση της ενδοκράνιας πίεσης
αναφέρονται σε ξεχωριστό πρωτόκολλο. Η πίεση αιμάτωσης του εγκεφάλου (Cerebral Perfusion Pressure – CPP) είναι πιο σημαντική από την απόλυτη τιμή της
ενδοκράνιας πίεσης. Ο στόχος είναι να διατηρείται η πίεση αιμάτωσης του
εγκεφάλου CPP > 70 mmHg στους
ενήλικες ή CPP > 50 mmHg σε μικρά
παιδιά.

























Δεν υπάρχουν σχόλια:
Δημοσίευση σχολίου
Μπορείτε να υποβάλλετε σχόλια χρησιμοποιώντας κόσμιες εκφράσεις σεβόμενοι πάντα την προσωπικότητα των άλλων.