ΔΙΑΣΤΡΩΜΑΤΩΣΗ ΚΙΝΔΥΝΟΥ ΣΕ ΟΞΕΑ ΣΤΕΦΑΝΙΑΙΑ ΣΥΝΔΡΟΜΑ
ACUTE CORONARY SYNDROMES RISK STRATIFICATION
Το ποσοστό διαλαθούσης διάγνωσης για Οξύ Έμφραγμα Μυοκαρδίου στον Καναδά (Canadian AMI miss rate) κυμαίνεται από 0.8-8% ανάλογα με τον τόπο παροχής υγειονομικών υπηρεσιών.
Η διαφορική διάγνωση στο ΤΕΠ για άμεσα απειλητικές για την ζωή αιτίες θωρακικού άλγους (ED differential diagnosis for immediately life-threatening causes of CP):
- Οξύ Στεφανιαίο Σύνδρομο (ACS),
- Πνευμονική Εμβολή (PE),
- Περικαρδίτιδα με επιπωματισμό (pericarditis with tamponade),
- Υπό τάση Πνευμοθώρακας (tension pneumothorax),
- Διαχωρισμός Αορτής (aortic dissection),
- Ρήξη Οισοφάγου (esophageal rupture - Boerhaave’s Syndrome).
Άτυπες Παρουσιάσεις Οξέος Στεφανιαίου Συνδρόμου (Atypical Presentations of Acute Coronary Syndromes)
- 1/3 των ασθενών με Οξύ Στεφανιαίο Σύνδρομο (ACS) δεν εκδηλώνουν θωρακικό άλγος ούτε έχουν παράγοντες κινδύνου για εμφάνιση Οξέος Στεφανιαίου Συνδρόμου χωρίς άλγος, όπως είναι η μεγάλη ηλικία (elderly), το γυναικείο φύλο (women), ο Σακχαρώδης Διαβήτης (DM), και το ιστορικό ΑΕΕ ή Καρδιακής Ανεπάρκειας (Hx of CVA or CHF).
- Τα πιο συχνά στηθαγχικά ισοδύναμα (anginal equivalents) σε σειρά συχνότητας εμφάνισης : Δύσπνοια (SOB) > Αδυναμία (weakness) > ανεξήγητη κόπωση (unusual fatigue) > Εφίδρωση (sweats) > Ζάλη(dizziness)
- Ως εκ τούτου, σε ηλικιωμένους ασθενείς και άτομα με διαβήτη που παρουσιάζονται στο ΤΕΠ με δύσπνοια θα πρέπει να γίνεται ΗΚΓ εντός 10 min από την άφιξή τους, όπως ακριβώς ισχύει για τους ασθενείς που παρουσιάζονται στο ΤΕΠ με θωρακικό άλγος.
- Συσχετιζόμενα συμπτώματα που πιθανότατα υποδηλώνουν Έμφραγμα Μυοκαρδίου κατά σειρά πιθανότητας: Εφίδρωση που παρατηρείται στο ΤΕΠ (ED observed sweating) > Έμετος (vomiting) > αντανάκλαση του πόνου και στους δυο βραχίονες (radiation to both arms) > αντανάκλαση του πόνου στον δεξιό βραχίονα (radiation to R arm)
- Η αντανάκλαση του άλγους στον αριστερό βραχίονα δεν συσχετίστηκε με αύξηση πιθανότητας για Έμφραγμα Μυοκαρδίου σε πρόσφατη μελέτη στο Resuscitation, το 2010
- 7% των ασθενών με Οξύ Στεφανιαίο Σύνδρομο εμφανίζουν θωρακικό άλγος με χαρακτήρες πλευροδυνίας (pleuritic chest pain) ενώ σε ένα άλλο 7% ο πόνος που νοιώθουν αναπαράγεται μερικώς ή πλήρως με την ψηλαφητική πίεση στο θωρακικό τοίχωμα (pain partially or fully reproduced on chest wall palpation).
Συμπέρασμα: "Το Άτυπο είναι Τυπικό" (“Atypical is Typical ” ) δηλαδή οι μη τυπικές κλινικές παρουσιάσεις των Οξέων Στεφανιαίων Συνδρόμων είναι συχνές.
Διαγνωστική αξία της χορηγούμενης φαρμακευτικής αγωγής στο ΤΕΠ σε Οξέα Στεφανιαία Σύνδρομα (Diagnostic Value of ED Medications for Acute Coronary Syndromes)
Διαγνωστική αξία της χορηγούμενης φαρμακευτικής αγωγής στο ΤΕΠ σε Οξέα Στεφανιαία Σύνδρομα (Diagnostic Value of ED Medications for Acute Coronary Syndromes)
- Η "Ροζ Κυρία" (‘Pink Lady’) ένα μείγμα αντιόξινου με ξυλοκαΐνη (Maalox & Lidocaine mixture) που βελτιώνει το θωρακικό άλγος δεν έχει καμιά προγνωστική αξία για την διάγνωση Οξέος Στεφανιαίου Συνδρόμου.
- Η Γαστρο-Οισοφαγική Παλινδρόμηση (ΓΟΠ) (GERD) είναι η πιο συχνή λανθασμένη διάγνωση που τίθεται σε έμφραγμα μυοκαρδίου που ξεφεύγει της διάγνωσης (most common misdiagnosis of missed MI) (20% των ασθενών περιγράφουν τον πόνο τους ως "κάψιμο" (“burning”) ή "οπισθοστερνικό καύσος" (“heartburn”), 8% των εμφραγμάτων εμφανίζονται την ώρα του γεύματος, και 15% των ασθενών με έμφραγμα ανταποκρίνονται θετικά ως προς το αναλγητικό αποτέλεσμα σε χορήγηση αντιόξινων (‘Pink Lady’).
- Η θετική ανταπόκριση ως προς το αναλγητικό αποτέλεσμα σε χορήγηση νιτρογλυκερίνης (Nitroglycerin) δεν έχει καμία προγνωστική αξία στην διάγνωση του Οξέος Στεφανιαίου Συνδρόμου.
Παράγοντες Κινδύνου για Οξύ Στεφανιαίο Σύνδρομο (ACS Risk Factors)
- Στο ΤΕΠ, οι παραδοσιακοί παράγοντες καρδιαγγειακού κινδύνου είναι φτωχοί προγνωστικοί δείκτες για Οξύ Στεφανιαίο Σύνδρομο σε ασθενείς ηλικίας άνω των 40 ετών: οι μόνοι παραδοσιακοί παράγοντες κινδύνου με προγνωστική αξία για Οξύ Στεφανιαίο Σύνδρομο σε ασθενείς που παρουσιάζονται στο ΤΕΠ με θωρακικό άλγος είναι ο Σακχαρώδης Διαβήτης και το θετικό οικογενειακό ιστορικό πρόωρου εμφράγματος σε άρρενες ασθενείς (όχι η παχυσαρκία, το κάπνισμα, η υπέρταση, και η υπερλιπιδαιμία).
- Σε ασθενείς κάτω των 40 ετών χωρίς κανένα παραδοσιακό καρδιαγγειακό κίνδυνο η προ της εξέτασης πιθανότητα (προεξεταστική πιθανότητα) (pre-test probability) για Οξύ Στεφανιαίο Σύνδρομο είναι πολύ μικρή ενώ η παρουσία άνω των 4 παραγόντων κινδύνου είναι επιβοηθητική στην διαγνωστική πρόγνωση Οξέος Στεφανιαίου Συνδρόμου.
- Σημαντικοί Μη-Παραδοσιακοί Παράγοντες Κινδύνου (Important Non-traditional Risk Factors) (ειδικά σε νεαρής ηλικίας ασθενείς): Κύηση, Χρονία Νεφρική Ανεπάρκεια, HIV (ειδικά μάλιστα αν οι ασθενείς λαμβάνουν αναστολείς πρωτεάσης (protease inhibitors), Χρήση Κοκαΐνης / Αμφεταμίνης, χρόνια κορτιζονοθεραπεία, Συστηματικό Ερυθηματώδης Λύκος (ΣΕΛ) πολλαπλασιάζουν τον κίνδυνο 50 φορές (Framingham data).
Διαγνωστική χρησιμότητα (Diagnostic Utility) πρόσφατου Καρδιολογικού Ελέγχου (Recent Cardiac Testing) για ασθενείς με θωρακικό άλγος στο ΤΕΠ (ED Patients with Chest Pain)
- Πάνω από τα 2/3 των ΟΕΜ προκαλούνται από στενωτικές πλάκες που προκαλούν απόφραξη λιγότερο από 50% του αυλού των αγγείων, ως εκ τούτου εξετάσεις που βασίζονται στην εκτίμηση του βαθμού στένωσης είναι παραπλανητικές (misleading)
- Η δοκιμασία κόπωσης σε κυλιόμενο τάπητα (Treadmill stress test) έχει μόνο 68% ευαισθησία (sensitivity) και 77% ειδικότητα (specificity) για την διάγνωση νόσου ενός αγγείου (single vessel disease)
- Μια πρόσφατη "αρνητική" στεφανιογραφία δεν αποκλείει διαγνωστικά την ύπαρξη Οξέος Στεφανιαίου Συνδρόμου σε ασθενείς του ΤΕΠ
Η αξία της κλινικής εξέτασης σε ασθενείς με θωρακικό άλγος (Value of Physical Examination in Chest Pain Patients)
- Αποκλεισμός άλλων διαγνώσεων
- σφυγμικό έλλειμμα (pulse deficit), νέο φύσημα ανεπάρκειας αορτικής βαλβίδας (new aortic regurg murmur) και νευρολογικό έλλειμμα (neuro deficit) σε περίπτωση διαχωρισμού της αορτής (aortic dissection)
- ετερόπλευρη μείωση αναπνευστικού ψιθυρίσματος (unilateral decreased air entry) και διάταση σφαγιτίδων (Jugular Vein Distention - JVD) σε περίπτωση υπό τάση πνευμοθώρακα (tension pneumothorax)
- Ήχος τριβής (friction rub), βύθιοι καρδιακοί τόνοι (muffled heart sounds) και διάταση σφαγιτίδων (JVD) σε περίπτωση περικαρδίτιδας με επιπωματισμό (pericarditis with tamponade)
- Πρόγνωση (Prognostication)
- αναζήτηση σημείων οξείας καρδιακής ανεπάρκειας (Acute Heart Failure - AHF) όπως διάταση σφαγιτίδων (JVD), Ηπατοσφαγιτιδικό σημείο (Hepato-Jugular Regurgitation - HJR), τρίτο καρδιακό τόνο (S3), υγρούς ρόγχους στην ακρόαση των πνευμόνων (crackles) και περιφερικό οίδημα (peripheral edema) καθώς υποδηλώνουν χειρότερη πρόγνωση (worse prognosis)
- αναζήτηση φυσήματος στένωσης αορτικής (aortic stenosis murmur) καθώς η κρίσιμη αορτική στένωση με συνοδό ισχαιμία έχει πολύ πτωχή πρόγνωση (critical AS with ischemia carries very poor prognosis)
- αναζήτηση νέου φυσήματος ανεπάρκειας μιτροειδούς (new mitral regurg murmur) καθώς αυτό αποτελεί δυσμενές προγνωστικό σημείο υποδηλώνοντας ρήξη θηλωδών μυών βαλβιδικών πτυχών (ominous sign of papillary muscle rupture/flail leaflet)
Η χρήση του Τροποποιημένου HEART Score για την διαστρωμάτωση κινδύνου σε ασθενείς με θωρακικό άλγος χαμηλού καρδιαγγειακού κινδύνου (The Modified Heart Score for Low Risk Chest Pain)
Το αρχικό Heart Score 5 σημείων από την Ολλανδία (The original 5 point HEART Score from the Netherlands)
Για ασθενείς με χαμηλό κίνδυνο για Μείζον Ανεπιθύμητο Καρδιακό Σύμβαμα [Major Adverse Cardiac Event (MACE)] στο ΤΕΠ, δηλαδή διενέργεια Διαδερμικής Στεφανιαίας Παρέμβασης (Percutaneous Coronary Intervention - PCI), Εγχείρησης τοποθέτησης μοσχεύματος αορτοστεφανιαίας παράκαμψης (Coronary Artery By-Pass Grafting - CABG), ή Θανάτου (death).
Αυτή η μελέτη χρησιμοποίησε μια μεμονωμένη μέτρηση κλασσικής τροπονίνης (και όχι την υψηλής ευαισθησίας τροπονίνη που χρησιμοποιείται ολοένα και συχνότερα) ανεξάρτητα από τον χρόνο που μεσολάβησε από την έναρξη του άλγους. Οι περισσότεροι από τους Επειγοντολόγους θα συμφωνήσουν ότι το ποσοστό 2,5% για εμφάνιση Μείζονος Ανεπιθύμητου Καρδιακού Συμβάματος δεν είναι αρκετά χαμηλό ώστε να δώσουν εξιτήριο σε ασθενείς από το ΤΕΠ. Όμως, το τροποποιημένο Heart Score (Modified HEART Score), κατέβασε το ποσοστό κινδύνου για MACE στο 0,6%, προσθέτοντας 2 εξετάσεις με προσδιορισμό υψηλής ευαισθησίας τροπονίνη κατά την άφιξη (πρώτο δείγμα) και τρεις ώρες μετά (δεύτερο δείγμα).
Το Τροποποιημένο HEART Score (The Modified HEART Score)
- HEART Score < 3, και
- αρνητική υψηλής ευαισθησίας τροπονίνη σε 2 δείγματα (κατά την άφιξη και τρεις ώρες μετά την άφιξη στο ΤΕΠ)
Το ποσοστό MACE σε αυτούς τους ασθενείς προσδιορίστηκε σε 0,6% σε χρονικό διάστημα 6 εβδομάδων.
Μια επόμενη μελέτη τον Μάρτιο του 2015 χρησιμοποιώντας το τροποποιημένο HEART Score έδειξε σημαντική μείωση στην αντικειμενική καρδιολογική εξέταση και στο μέσο χρόνο παραμονής στο ΤΕΠ και αύξηση στο ποσοστό εξιτηρίων νωρίτερα διατηρώντας μηδενικό ποσοστό MACE στις 30 μέρες.
Μια άλλη προσέγγιση στην αντιμετώπιση ασθενών χαμηλού κινδύνου με θωρακικό άλγος (μη δημοσιευμένη) [Another Approach to Low Risk Chest Pain (unpublished)]
Μια επόμενη μελέτη τον Μάρτιο του 2015 χρησιμοποιώντας το τροποποιημένο HEART Score έδειξε σημαντική μείωση στην αντικειμενική καρδιολογική εξέταση και στο μέσο χρόνο παραμονής στο ΤΕΠ και αύξηση στο ποσοστό εξιτηρίων νωρίτερα διατηρώντας μηδενικό ποσοστό MACE στις 30 μέρες.
Μια άλλη προσέγγιση στην αντιμετώπιση ασθενών χαμηλού κινδύνου με θωρακικό άλγος (μη δημοσιευμένη) [Another Approach to Low Risk Chest Pain (unpublished)]
Το NICE (National Institute for Clinical Excellence) στο Ηνωμένο Βασίλειο (UK) έχει προτείνει ότι αρνητική εξέταση τροπονίνης υψηλής ευαισθησίας στις 0 και 3 ώρες σε οποιοδήποτε πληθυσμό ανεξάρτητα από την κατηγορία κινδύνου, μπορεί να αποκλείσει διαγνωστικά το οξύ στεφανιαίο σύνδρομο και οι ασθενείς μπορούν να λάβουν εξιτήριο από το ΤΕΠ και να συνεχίσουν τον έλεγχο σε εξωτερική βάση (outpatient work up).
Πολύτιμες Γνώσεις ΗΚΓ για το Οξύ Στεφανιαίο Σύνδρομο από τους ειδικούς (ACS ECG Pearls from our experts)
- 7% των ασθενών με ΟΕΜ έχουν φυσιολογικό ΗΚΓ και το 1/3 των ασθενών με ΟΕΜ έχουν ευρήματα που χαρακτηρίζονται ως "διαταραχές μη-ειδικού τύπου" (‘non-specific changes’)
- Οι ηλικιωμένοι ασθενείς είναι πιθανότερο να έχουν Αριστερό Σκελικό Αποκλεισμό (LBBB), και Υπερτροφία Αριστερής Κοιλίας (LVH) και μη διαγνωστικό ΗΚΓ (non-diagnostic ECG)
Ενδείξεις για διενέργεια ΗΚΓ 15 απαγωγών (Indications for 15 lead ECG):
- Σε όλες τις περιπτώσεις STEMI κατωτέρου τοιχώματος (inferior STEMI) για τον αποκλεισμό εμφράγματος δεξιάς κοιλίας (to rule out RV infarct),
- Σε κατασπάσεις του ST στις V1/V2 (ST depression in V1/V2) με ή χωρίς υψηλά R στη V1 για τον αποκλεισμό οπισθίου εμφράγμαος (to rule out Posterior MI)
- Μερικοί ειδικοί επεκτείνουν τις ενδείξεις σε οποιοδήποτε ασθενή με μη ειδικές αλλαγές στο ΗΚΓ (βιβλιογραφία με αμφισήμαντες αναφορές)
- Η ανάσπαση του ST στην απαγωγή ΙΙ είναι πιο έντονη απ' ότι στην απαγωγή ΙΙΙ (ST elevation Lead ll > Lead lll) σε περικαρδίτιδα και το αντίθετο συμβαίνει σε ΟΕΜ
- Διάχυτες ανασπάσεις ST με το κοίλο προς τα άνω (diffuse concave STE) χωρίς κατοπτρικές αλλαγές (without reciprocal changes) σε αντίθεση με την μορφολογία της ανάσπασης του ST με το κυρτό προς τα πάνω και με συνοδές κατοπτρικές αλλαγές που χαρακτηρίζουν το ΟΕΜ (as apposed to convex STE with reciprocal changes in MI)
- Κατάσπαση του PR στις απαγωγές II και V6 (PR depression in lead ll + V6) και ανάσπαση του PR στην aVR (PR elevation in aVR)
- Διατήρηση της μορφολογίας του κύματος Τ σε αντίθεση με την επιπέδωση (obliteration of T wave) σε οξύ στεφανιαίο σύνδρομο
- Ανάσπαση του ST ταυτόχρονα στις απαγωγές Ι και ΙΙ
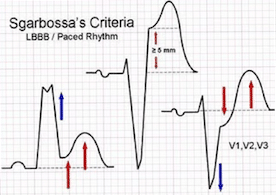
Αριστερός Σκελικός Αποκλεισμός και Οξύ Στεφανιαίο Σύνδρομο (LBBB & Acute Coronary Syndromes)
- Νεοεμφανιζόμενο LBBB (New LBBB) επί εδάφους ισχυρού τυπικού κλινικού ιστορικού για οξύ έμφραγμα μυοκαρδίου αποτελεί ένδειξη για θεραπευτική παρέμβαση επαναιμάτωσης (re-perfusion therapy) σύμφωνα με τις κατυθυντήριες οδηγίες της American Heart Association (AHA). Όμως μόνο το 1/3 αυτών των ασθενών θα διαγνωσθούν τελικά με έμφραγμα και μόνο μια μικρή μειονότητα αυτών των ασθενών εκπληρώνουν τα κριτήρια του Sgarbosa (Sgarbosa's criteria) που κάνουν την διάγνωση του εμφράγματος πιο πιθανή.
Sgarbosa’s criteria (βλέπε παρακάτω εικόνα) τα οποία κάνουν πιο εύκολη την διάγνωση ΟΕΜ όταν υπάρχει αριστερός σκελικός αποκλεισμός και κοιλιακά βηματοδοτούμενος ρυθμός (LBBB and Ventricular-Paced Rhythm)
- ανάσπαση του ST (STE) 1 mm ή περισσότερο και προς την ίδια κατεύθυνση που έχει το σύμπλεγμα QRS [concordant (in the same direction) as the main deflection of QRS]
- κατάσπαση του ST (STD) 1 mm στις απαγωγές V1 V2 ή V3
- ανάσπαση του ST (STE) 5 mm ή περισσότερο και προς την αντίθετη κατεύθυνση που έχει το σύμπλεγμα QRS [discordant (in the opposite direction) with the QRS complex]
Πολύτιμη γνώση: Νεοεμφανιζόμενο RBBB έχει δυσμενέστερη προγνωστική αξία απ' ότι ένα νεοεμφανιζόμενο LBBB επί εδάφους Οξέος Στεφανιαίου Επεισοδίου
Νέο έναντι παλαιού LBBB (New vs old LBBB): Ασθενείς με θωρακικό άλγος ή στηθαγχικό ισυδύναμο (CP equivalent) και νεοεμφανιζόμενο LBBB ή παλαιό LBBB εμφανίζουν στο ίδιο ποσοστό έμφραγμα μυοκαρδίου (have same rate of MI) (Am Heart J. 2011;161(4):698-704)
Ανάσπαση του ST στην aVR (aVR ST Elevation)
- ανάσπαση του ST στην aVR που είναι μεγαλύτερη από την ανάσπαση του ST στην V1 (STE in aVR > STE in V1) με διάχυτες κατασπάσεις του ST σε άλλες απαγωγές υποσημαίνει κεντρική απόφραξη αριστεράς στεφανιαίας ή νόσο τριών αγγείων (Left Main or Triple Vessel Disease) επί εδάφους οξέος στεφανιαίου συνδρόμου και έχει δυσμενή πρόγνωση.
- Διαφοροδιαγνωστικά πρέπει να σκεφτούμε επίσης την πνευμονική εμβολή και την περίπτωση ασθενών με στηθάγχη και συνύπαρξη ταχυκαρδίας τύπου Wolf Parkinson White (WPW).
- Παρόλο που η ανάσπαση του ST στην απαγωγή aVR δεν αποτελεί μέρος του πρωτοκόλλου αντιμετώπισης STEMI για άμεση μεταφορά σε κέντρο Διαδερμικής Στεφανιαίας Παρέμβασης (PCI), οι ειδικοί πιστεύουν ότι τέτοιοι ασθενείς με ανάσπαση του ST στην aVR και στηθαγχικό άλγος (οξύ στεφανιαίο σύνδρομο) θα πρέπει να θεωρούνται πολύ υψηλού κινδύνου και να μεταφέρονται άμεσα για θεραπευτική παρέμβαση επαναιμάτωσης σε εργαστήριο επεμβατικής καρδιολογίας όπως ακριβώς γίνεται και στους ασθενείς με κλασσικό STEMI.
Έμφραγμα Δεξιάς Κοιλίας (Right Ventricular Infarction)
- Κλινική Διάγνωση: τριάδα αυξημένης πίεσης σφαγίτιδας φλέβας (διάταση σφαγιτίδων), απουσία ακροαστικών ευρημάτων από τους πνεύμονες και χαμηλή ΑΠ Συν (+) V4R ανάσπαση σε ΗΚΓ 15 απαγωγών
- Λόγω αιμοδυναμικής εξάρτησης από το προφορτίο (Preload dependent), αποφυγή νιτρωδών, μορφίνης και β-αναστολέων. Αντίθετα σκεφθείτε την IV bolus χορήγηση υγρών.
Καρδιακοί Βιοδείκτες (Cardiac Biomarkers)
- 2 δείγματα (sets) τροπονίνης με μεσοδιάστημα αιμληψίας 6 - 8 ώρες (6-8hrs apart), ενδείκνυνται για όλους τους ασθενείς (εκτός από αυτούς που παρουσιάζονται με μόνο ενόχλημα θωρακικό άλγος προ 12-ώρου από την άφιξή τους στο ΤΕΠ και οι οποίοι παραμένουν ασυμπτωματικοί από 12-ώρου πριν την επίσκεψή τους στο ΤΕΠ, για τους οποίους απαιτείται εξέταση ενός μόνο δείγματος τροπονίνης.
- Πάντα να γίνεται επαναληπτική εξέταση θετικού δείγματος τροπονίνης ακόμη κι αν η τιμή της τροπονίνης είναι κάτω από το καθορισμένο όριο για την διάγνωση του εμφράγματος του μυοκαρδίου (even if below the cut-off level for MI).
- Νεότερες 4ης γενεάς υπερ-ευαίσθητες τροπονίνες θετικοποιούνται γρηγορότερα από τις παλαιότερες και στις 3 και 6 ώρες μετά την έναρξη του θωρακικού άλγους έχουν σχεδόν 100% ευαισθησία στον αποκλεισμό ΟΕΜ σε ασθενείς χαμηλού κινδύνου. Όμως είναι λιγότερο ειδικές συγκριτικά με τις κλασσικές τροπονίνες προηγούμενης γενεάς (N Engl J Med. 2009;361(9):913-5)
- Τα επίπεδα τροπονίνης αντικατοπτρίζουν αυξημένο κίνδυνο θανάτου / ΟΕΜ ανεξάρτητα από την παρουσία νεφρικής δυσλειτουργίας (N Engl J Med 2002; 346:2047-2052).
- Ανεπιθύμητες εκβάσεις συμβαίνουν συχνότερα με την αύξηση των επιπέδων τροπονίνης και όταν ακόμη οι τιμές είναι χαμηλότερες από το διαχωριστικό διαγνωστικό όριο, ανεξαρτήτως της αιτίας που προκαλεί την αύξηση στην τροπονίνη.
- Διαφορική Διάγνωση αυξημένης τροπονίνης: Πνευμονική Εμβολή (PE), Μυοκαρδίτιδα (myocarditis), Σήψη (sepsis), Μετά από καρδιοανάταξη (post-cardioversion), Συμφορητική Καρδιακή Ανεπάρκεια (CHF), Νεφρική Ανεπάρκεια (RF).
Βιβλιογραφία -Key References
Body R, Carley S, Wibberley C, Mcdowell G, Ferguson J, Mackway-jones K. The value of symptoms and signs in the emergent diagnosis of acute coronary syndromes. Resuscitation. 2010;81(3):281-6.
Hockberger RS, Walls RM. Rosen’s Emergency Medicine – Concepts and Clinical Practice, 2-Volume Set,Expert Consult Premium Edition – Enhanced Online Features and Print,7, Rosen’s Emergency Medicine – Concepts and Clinical Practice, 2-Volume Set. Elsevier Health Sciences; 2009.
Tintinalli J, Stapczynski J, Ma OJ et al. Tintinalli’s Emergency Medicine: A Comprehensive Study Guide, Seventh Edition (Book and DVD). Mcgraw-hill; 2010.
Kontos MC, et al. Outcomes in patients with chronicity of left bundle-branch block with possible acute myocardial infarction. Am Heart J. 2011;161(4):698-704.
Aviles RJ, Troponin T levels in patients with acute coronary syndromes, with or without renal dysfunction. N Engl J Med. 2002;346(26):2047-52.
Morrow DA. Clinical application of sensitive troponin assays. N Engl J Med. 2009;361(9):913-5.

















Καλημέρα κυρίες/κύριοι,
ΑπάντησηΔιαγραφήΠρέπει να χρηματοδοτήσετε ένα σημαντικό πρόγραμμα, ή ψάχνετε τη χρηματοδότηση για να χτίσετε ή να αγοράσετε το σπίτι σας; Μην κάνεις άλλες ερωτήσεις. Σας προσφέρουμε τα δάνεια ακίνητων περιουσιών, τα δάνεια αυτοκινήτων και τα προσωπικά δάνεια για να σας βοηθήσουμε να πραγματοποιήσετε τα όνειρά σας.
alex.triadis1974@gmail.com
Σας ευχαριστούμε για την επιλογή μας.